Пациент К. 24 года
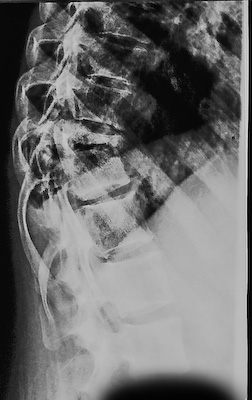
Считает себя больной с августа 2004 года, когда появилась боль в ГОП, слабость в нижних конечностях. Лечилась самостоятельно, без положительной динамики. На фоне нарастающего болевого синдрома обратилась за врачебной помощью 24.08.2004 в городскую поликлинику по месту жительства и была направлена в областной туб. Диспансер с подозрением на туб спондилит. На амбулаторном обследовании были обнаружены: Инфильтративный туберкулез в\долей легких с двух сторон (БК - ). Туберкулезный спондилит Th11-Th12, осложненный паравертебральным натечным абсцессом. Находилась на лечении в стационаре получая ПТТ ХТ HRZE 120 доз, с 07.01.2005 4HR. 22.01.05 Пункционное дренирование паравертебрального натечного абсцесса с целью искусственного создания свищевой, санации полости абсцесса.
По закрытию свищевого хода, с целью стабилизации позвоночного столба 11.05.2005 произведен задний спондилодез пластинкой ЦИТО .
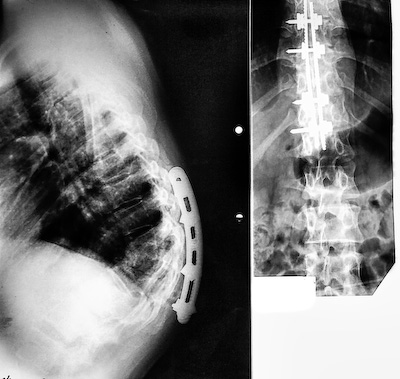
Пациентка выписана под наблюдение фтизиатра по месту жительства, прошла курсы противотуберкулезной химиотерапии, в дальнейшем наблюдалась во второй группе диспансернорго учета.
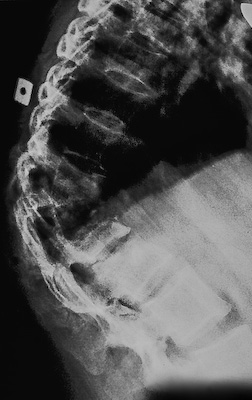 С ноября 2009 года ухудшение состояния с периодическими подъемами температуры тела. Госпитализирована в отделение гнойной хирургии по месту жительства. Рентгенологически подтверждена активность процесса с прогрессирующей кифотической деформацией, нестабильностью задней фиксации. Получала лечение по схеме 3HRZE (2)S 90 доз, с 19.06.2010 года 5HRE. 14.09.2010 года проведена операция - удаление металлоконструкции. Находилась на лечении в противотуберкулезном диспансере по месту жительства. Проконсультирована фтизиоостеологом, направлена на госпитализацию 15.02.2011 в ОКСТ УНИИФ.
С ноября 2009 года ухудшение состояния с периодическими подъемами температуры тела. Госпитализирована в отделение гнойной хирургии по месту жительства. Рентгенологически подтверждена активность процесса с прогрессирующей кифотической деформацией, нестабильностью задней фиксации. Получала лечение по схеме 3HRZE (2)S 90 доз, с 19.06.2010 года 5HRE. 14.09.2010 года проведена операция - удаление металлоконструкции. Находилась на лечении в противотуберкулезном диспансере по месту жительства. Проконсультирована фтизиоостеологом, направлена на госпитализацию 15.02.2011 в ОКСТ УНИИФ.
При поступлении жалобы на умеренные боли в области грудного отдела позвоночника, наличие грубой кифотической деформации, нарушения функции тазовых органов по типу задержки (Уровень D1 - по Frankel). Локально грубый гипертрофический рубец в области спины по средней линии на уровне Th7-L1 .
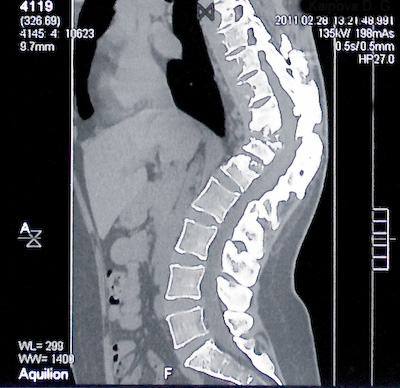
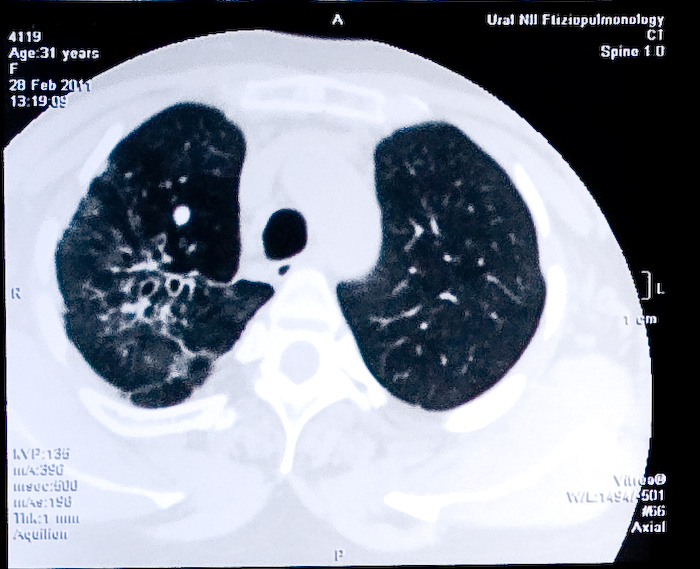
На серии Кт-грамм: В обоих лёгких, преимущественно в в/долях - старые плотные, кальцинированные очаги. Наиболее крупные локализуются во II, VI SS справа. В в/доле правого лёгкого - фиброз, адгезивный апикальный плеврит. Признаков расширения ВГЛУ, выпота нет.
Определяется патологический кифоз пояснично- грудного отдела позвоночника. Угол кифоза - 113.3 градуса. Поражение 8 (восьми) позвонков: Т6-L1. В Т6 - краевая деструкция под переднее-правой замыкательной костной пластинкой. С Т7 по L1 - множественные поражения позвонков с полостями деструкции и секвестрами. С уровня Т6 по L1 видна тень частично обызвествленного ПНА. ПНА распространяется справа по паравертебральной и паранефральной клетчатке.
Учитывая данные проведенного обследования, тяжести состояния , принято решение о проведении одномоментного 2-х этапного оперативного лечения: некрэктомия тел Th7-L1 позвонков, транспедикулярная погружная фиксация с одномоментной коррекцией кифотической деформации позвоночника.
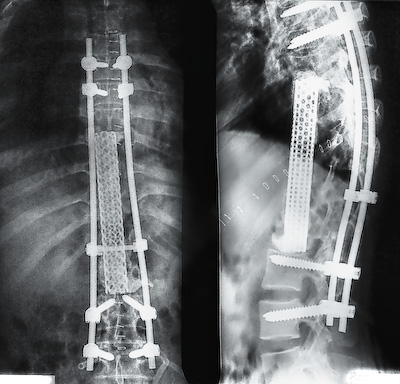
17.03.2011 пациентке выполнено оперативное лечение: Торакотомия слева с резекцией IX ребра, некрэктомия тел Th6-L1, декомпрессиия спинного мозга. Фасетэктомия, ляминоэктомия на уровне Th9-Th11. Транспедикулярная фиксация Тh5,Тh6 - L2,L3, с одномоментной коррекцией кифотической деформации. Комбинированный спондилодез Th7-L2 сеткой Mesh и костным цементом.
 При гистологическом исследовании операционного материала потверждено специфическое воспаление. Методом ПЦР выявлено ДНК микобактерии туберкулеза.
При гистологическом исследовании операционного материала потверждено специфическое воспаление. Методом ПЦР выявлено ДНК микобактерии туберкулеза.
В послеоперационный период неврологический статус без отрицательной динамики. Пациентка активизирована на 3-е сутки после оперативного лечения.

