Пациент Л.,38 лет , клинический случай представлен врачом травматологом ОКСТ Манукяном Варданом Евгеньевичем.
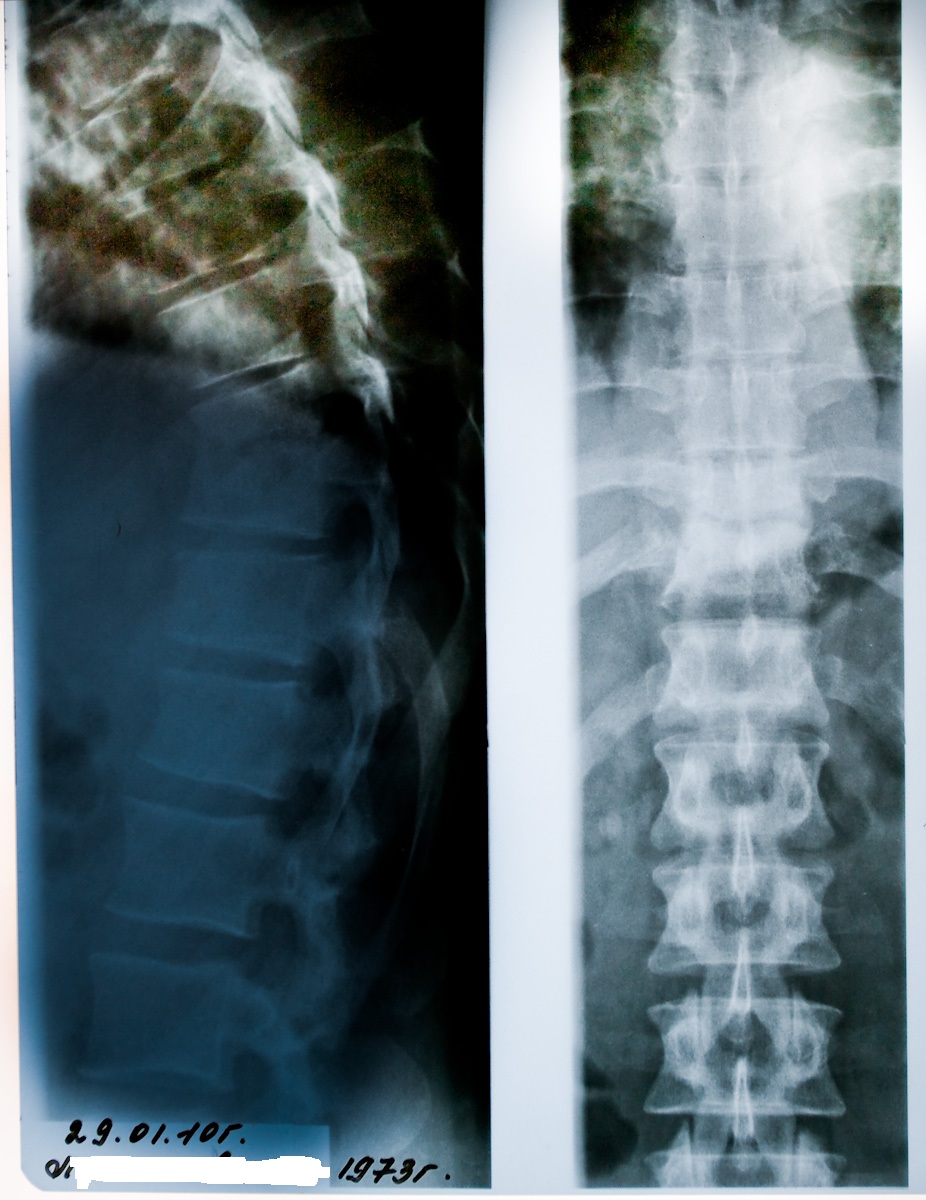
Пациент Л., 38 лет, поступил в ОКСТ УНИИФ в январе 2010 года с
жалобами на боль в грудном отделе позвоночника при движениях, слабость, высокий тонус, непроизвольные спастические сокращения мышц, нарушение опороспособности нижних конечностей, ограничение передвижения; снижение чувствительности ниже рёберных дуг.
Диагноз при поступлении :
сочетанный туберкулёз: туберкулёзный спондилит Th8-Th12, спондилитическая стадия, фаза разгара, осложнённый ВМК 2 ст., паравертебральным натёчным абсцессом, кифотической деформацией грудного отдела позвоночника, нижним спастическим парапарезом; абдоминальный туберкулёз: туберкулёз кишечника, клиническое излечение; инфекция В20,4Б ст.; хронический вирусный гепатит С.
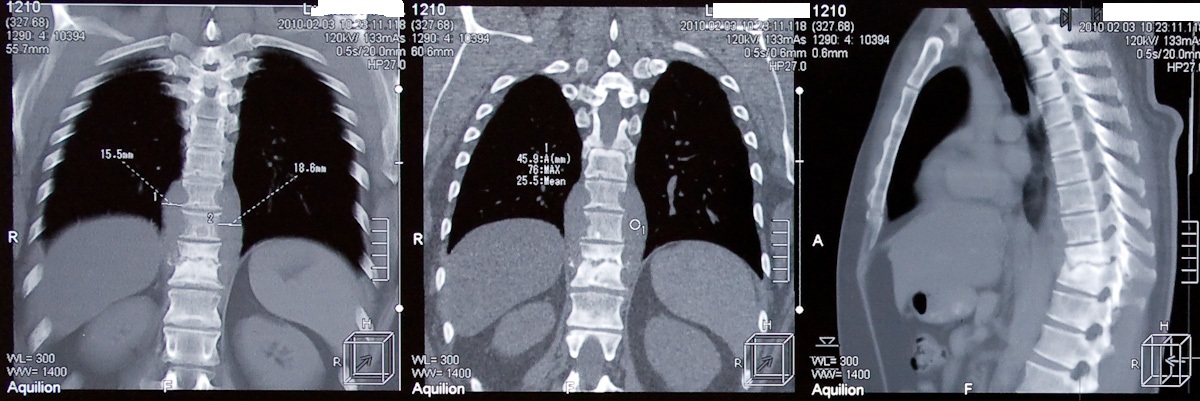
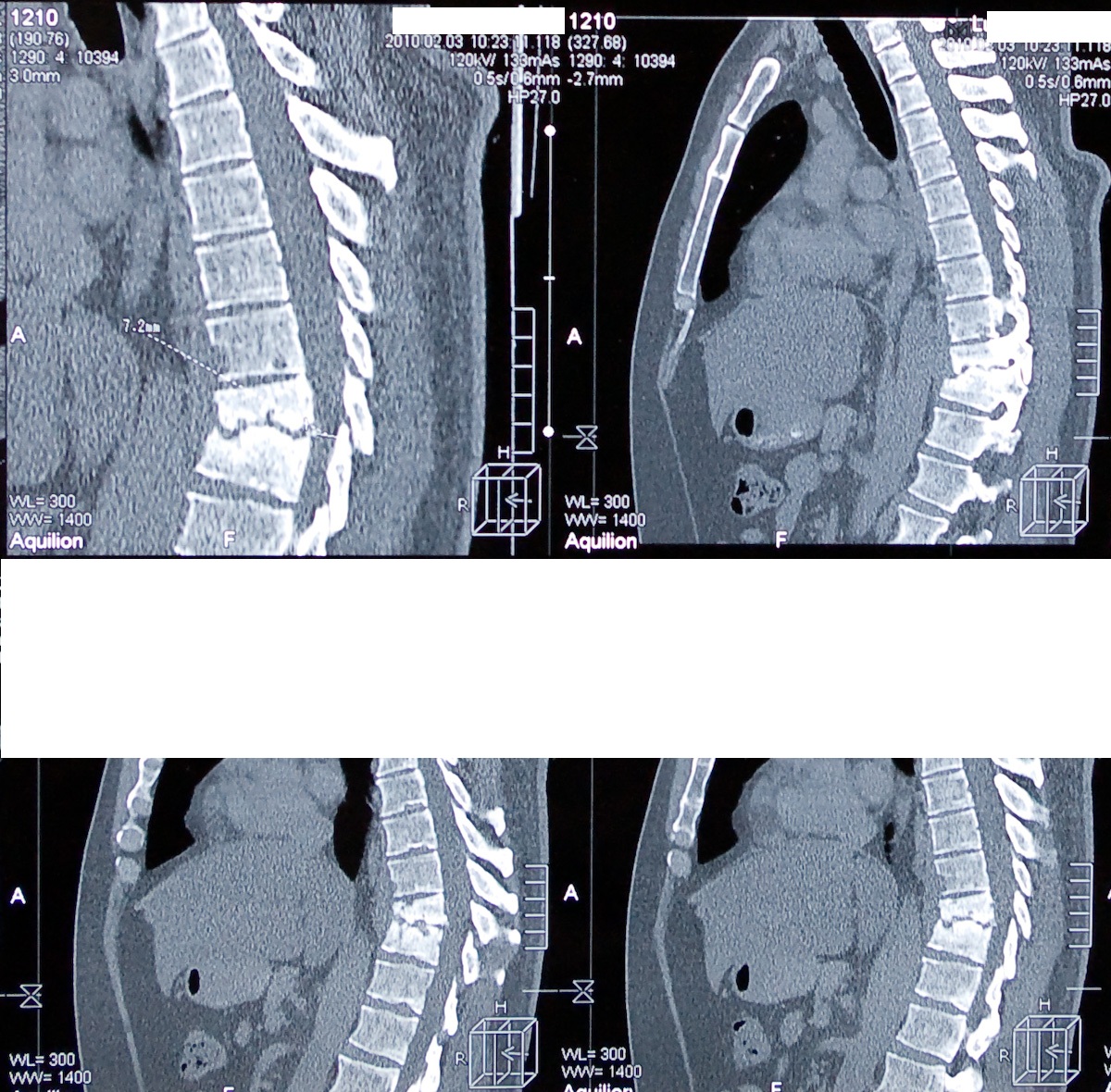
ИЗ АНАМНЕЗА:
Туберкулёзом болен с 2007г., когда в ходе операции по поводу полипоза толстой кишки
выявлена картина туберкулёзного воспаления (выполнена правосторонняя гемиколонэктомия; диагноз подтверждён гистологически). С сентября 2007г. наблюдался в Тюменском ОПТД. ПТТ по 1 РХТ 3 мес., амбулаторно курс лечения прервал. С июня 2008 года наблюдалось ухудшение самочувствия, нарастающие симптомы туберкулёзной интоксикации. В ОПТД с июля 2008 возобновлена ПТТ по 1 РХТ 3 мес., с улучшением выписан на амбулаторное лечение, однако препараты принимал нерегулярно. В марте 2009года появилась интенсивная боль в пояснице, правой половине живота.
При дообследовании на Rg ГОП: картина спондилодисцита Th10-Th11 ПДС. Курс консервативного лечения в ОПТД с эффектом (болевой вертебральный синдром купирован).
Однако в мае 2009 года наступило ухудшение состояния: на фоне острой боли в спине проявилась прогрессирующая симптоматика нижнего парапареза (слабость, парестезии, вялость движений в ногах). На Rg, КТ ГОП: картина
туберкулёзного спондилита Th7-Th11 с ВМК 1-2 ст., двусторонним паравертебральным
натёчным абсцессом. В ОПТД ПТТ возобновлена по 2Б РХТ. Заочно консультирован в УНИИФ (в операции отказано в связи с сопутствующей инфекцией В20,4Б ст.(CD4-206 кл.)). Согласно иммунограмме, сделанной в январе 2010 года - CD4-255 кл. Противопоказаний для плановой операции нет.
ОБЪЕКТИВНО: Тонус мышц нижних конечностей повышен, периодические спастические сокращения мышц голеней. Мышечная сила в ногах снижена дистально до 3 баллов. СПР высокие, расширены, D=S. Патологических рефлексов нет. Гипестезия с Th10.Напряжение паравертебральных мышц в поясничной области. Грудной кифоз усилен. Пальпация болезненна в проекции остистых отростков Th9-L1 и паравертебральных точек на этом уровне, больше справа. Объём движений в грудном и поясничном отделах позвоночника не исследовался.
ПРОВЕДЕННОЕ ЛЕЧЕНИЕ: С февраля 2010 ПТТ по 2Б РХТ (H 0.5 в/м; R 0.6 per os; Z 2.0;E 1.6;Lfx 0.75 per os; Cap 1.0 в/м), но вскоре Z заменён на Pt 0.75 (после приёма Z - лихорадка, артралгия, крапивница), с апреля 2010 года Е отменён (резь в глазах, снижение зрения).

Проведенное оперативное лечение: торакотомия слева, абсцессотомия, резекция тел Th9-Th11 позвонков, декомпрессия ТМО, комбинированный межтеловой спондилодез Th8-Th12 сеткой Mesh и ауторебром.
Гистологически в операционном материале: туберкулёзный спондилит с продуктивно-некротической тканевой реакцией в активной фазе процесса.
П/о период без особенностей. Торакотомная рана зажила per I. Постельный режим 2 мес., после чего активизирован в жёстком корсете. Продолжена ПТТ по 2Б РХТ, сосудистая,
противовоспалительная, нейрометаболическая терапия, реабилитационно-восстановительное лечение (ЛФК, массаж нижних конечностей.)
На контрольной КТ грудного отдела позвоночника, проведенной в апреле 2010 года: стояние импланта удовлетворительное, ВДК нет; слева на уровне Тh8-Тh12 сохраняется паравертебральный натечный абсцесс ( через неделю выполнена пункция, дренирование абсцесса под контролем УЗИ.
В апреле 2010 года в удовлетворительном состоянии выписан для продолжения лечения по месту жительства. К моменту выписки сохраняются дискоординация, повышенный тонус, нарушение опороспособности нижних конечностей; гипестезия ниже рёберных дуг; дискомфорт, чувство скованности в грудном отделе позвоночника; незначительная периодическая боль при движениях в области послеоперационной раны. В целом отмечена положительная клиническая динамика: медленный регресс неврологической симптоматики, увеличение силы, расширение объёма движений нижних конечностей.
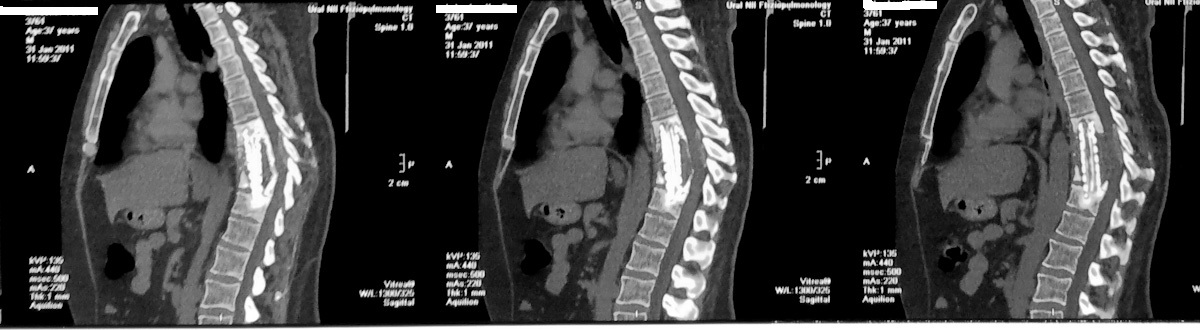
Повторная госпитализация в январе 2011 года
на котрольной КТ грудного отдела позвоночника отмечается поражение в телах
Т8 и Т9 - краевые деструкции с нарушением целостности замыкательных костных
пластинок. Высота дисков Т8, Т9 сохранена. Отмечается сближение тел Т10-Т11,
разрушение межпозвонкового диска и типичные контактные деструкции с наличием полостей
и секвестров в них. В Т12 - начальная спондилитическая фаза с наличием трех мелких
полостей деструкции; одна из них, расположенная слева по краю позвонка, разрушает
боковую часть замыкательной костной пластинки. С уровня Т8 до Т12 видна тень
натечного абсцесса. На уровне Т10 определяется разрушение задней стенки позвоночного
канала с наличием ВДК II ст. и сужением канала до 7-11 мм. Протяженность пораженных
позвонков составляет 112.7 мм, расстояние от Т7 до L1 - 168 мм.
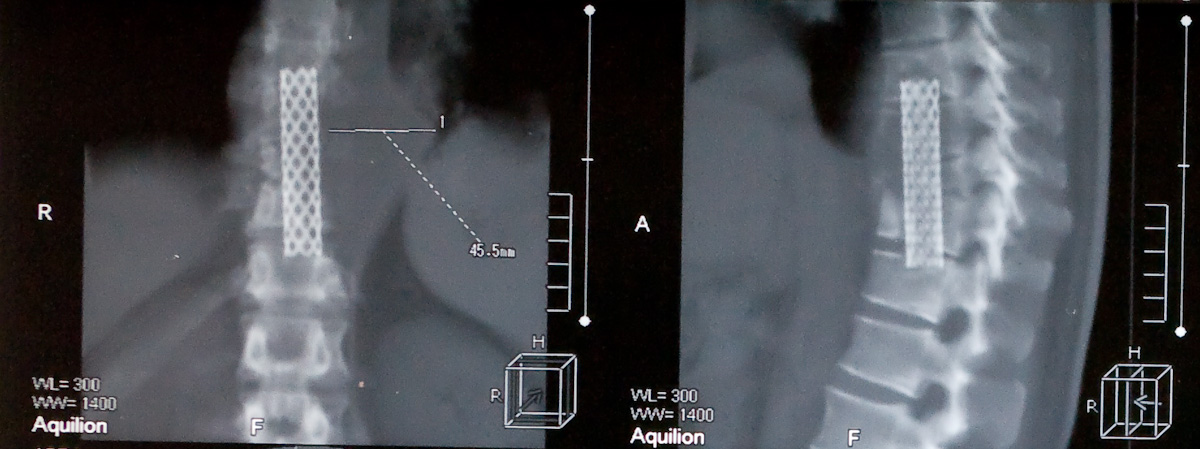
Учитывая статус пациента,результаты контрольного КТ-обследования(вес 92 кг, прогрессирующая кифотическая деформация грудного отдела позвоночника, сохраняющийся воспалительный процесс в зоне оперативного вмешательства, отсутствие признаков блокирования) принято решение о проведении второго этапа оперативного лечения - открытой установки транспедикулярной фиксирующей конструкции в тела Т6,Т7 - Т12,L1 позвонков.
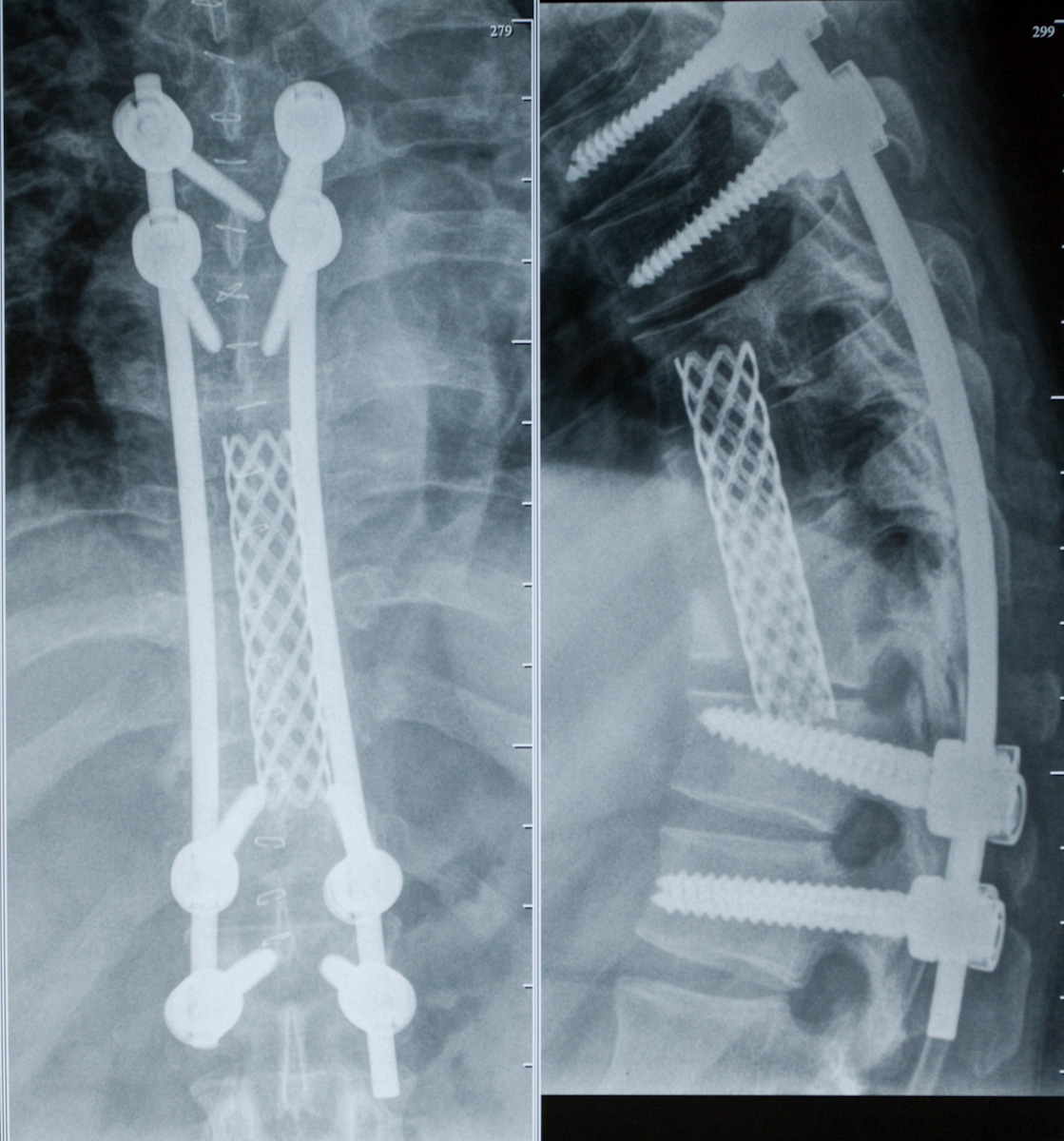
Проведенное оперативное лечение: открытая установка транспедикулярной фиксирующей конструкции в тела Т6,Т7 - Т12,L1 позвонков.
П/о период без особенностей. Послеоперационная рана в области спины зажила per I. Постельный режим 48 часов, после чего активизирован в жёстком корсете. Продолжена ПТТ по 2Б РХТ, сосудистая, противовоспалительная, нейрометаболическая терапия, реабилитационно-восстановительное лечение (ЛФК, массаж нижних конечностей.)
Пациент выписан в удовлетворительном состоянии под наблюдение невролога, фтизиатра по месту жительства.